変形性膝関節症と40代から膝が痛くなる本当の理由:手術なしで改善するリハビリ戦略【理学療法士解説】

「40代になってから階段でズキッとする」「整形外科で変形性膝関節症と言われた」「手術しかないと思って諦めている」——そんな方にこそ読んでいただきたい記事です。
愛知県の理学療法士・木村晋一朗です。整形外科クリニックで10年以上、膝の痛みを持つ患者さんを担当してきました。断言できることがあります。変形が進んでいても、適切なリハビリで痛みを減らして動けるようになった方は大勢います。
この記事では、なぜ40代から膝痛が増えるのかという「本当の理由」から、変形性膝関節症のメカニズム・ステージ別ケア・実際の症例・具体的なリハビリ戦略まで、理学療法士の視点で徹底解説します。

- 40代で膝が痛くなりやすい4つの理由(筋力・軟骨・ホルモン・蓄積外傷)
- 変形性膝関節症の正確なメカニズムとステージ別ケア
- 理学療法士が実際に担当した症例(78歳スキー復帰・43歳エアロビクス発症)
- 手術なしで改善する5ステップリハビリ戦略
- 40代が絶対やってはいけないこと
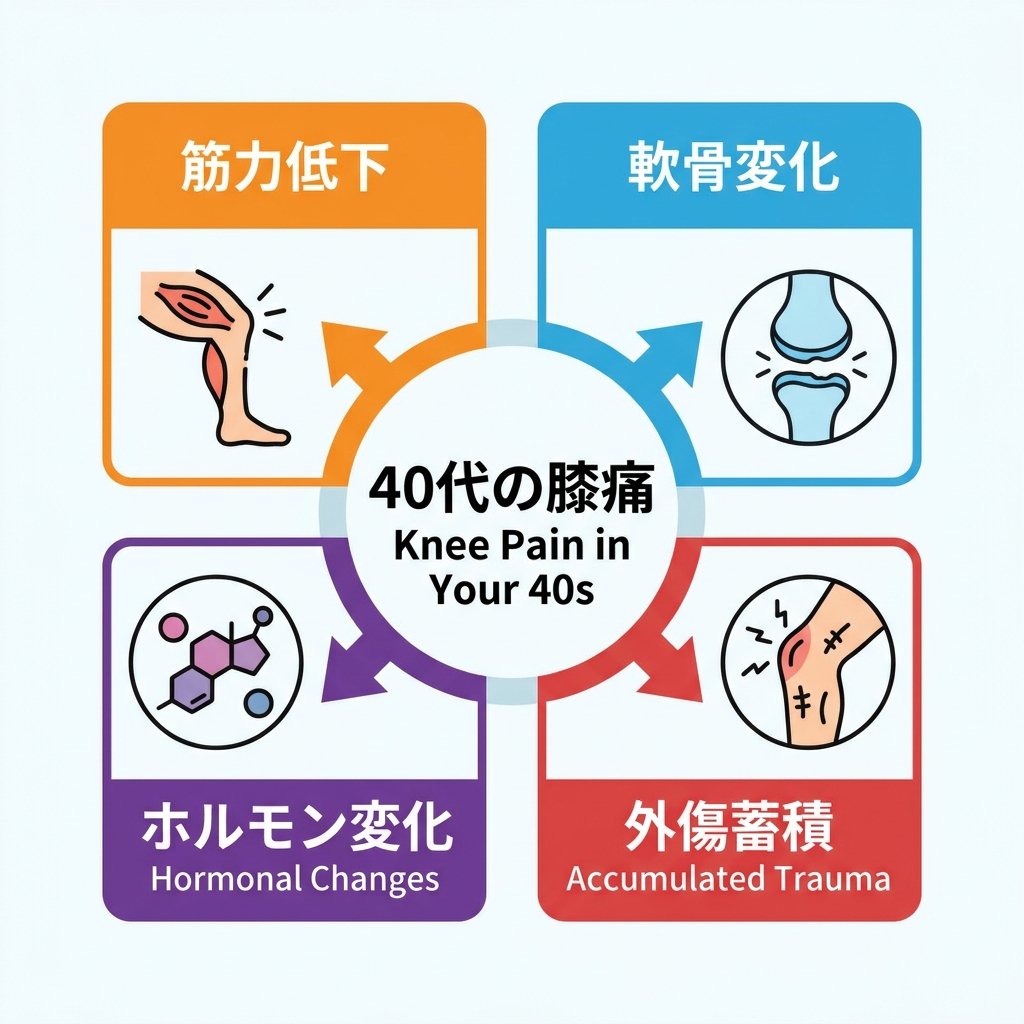
なぜ40代から膝が痛くなるのか?4つの理由
40代は膝痛が急増するターニングポイントです。「年を取ったから」という単純な話ではなく、この年代に起きる複数の変化が重なって膝に影響しています。
① 筋肉量の急激な低下(サルコペニアの始まり)
筋肉量は30代後半から年間0.5〜1%ずつ低下し始めます。特に大腿四頭筋(太ももの前側)の低下が顕著で、この筋肉が弱化すると歩行・階段・しゃがみ動作のたびに関節への衝撃が増大します。デスクワークが増え、運動習慣が減った40代は特に加速します。
② 軟骨の水分量低下と修復力の低下
20代の軟骨水分量は約80%ですが、40代以降は徐々に低下し衝撃吸収能力が落ちます。ただし軟骨の変化だけが痛みの原因ではありません。筋力・動き・炎症が複合するのが実態です。
③ ホルモン変化(特に女性)
エストロゲン(女性ホルモン)は関節保護・炎症抑制・骨密度維持に働きます。40代女性ではその分泌が低下し始め、変形性膝関節症の発症率は女性が男性の約2倍。特に更年期前後の40〜50代女性に多く見られます。
④ 過去の外傷・使いすぎの蓄積
若い頃のスポーツ外傷、長年の立ち仕事・重労働、体重増加——これらが40代という節目で閾値を超え、急に症状として出現します。「きっかけがわからない」という膝痛の多くはこの蓄積が原因です。
変形性膝関節症とは何か?正確なメカニズム
変形性膝関節症(膝OA)は、膝関節の軟骨が徐々にすり減り、骨・軟骨・滑膜に変化が生じる疾患です。日本の推定患者数は約2,530万人とされています。
よく誤解されるのは「レントゲンで変形があるから痛い」という思い込みです。骨と骨の隙間がほぼなくなっていても「あまり痛くない」方もいれば、軽度の変形でも「歩けないほど痛い」方もいます。
痛みの主な原因は①関節周囲の筋力低下、②関節の動きの制限、③関節内・外の炎症の組み合わせです。だからこそリハビリが有効なのです。
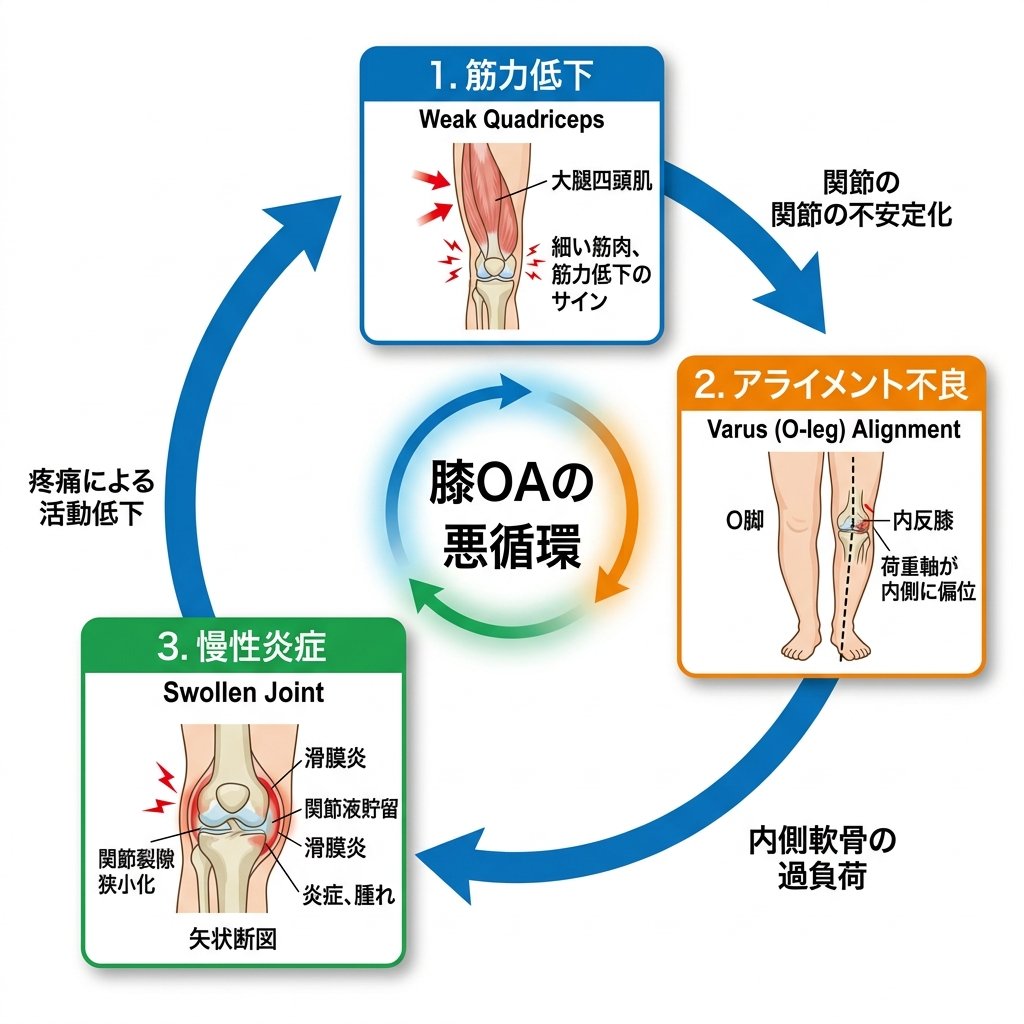
変形が進む3つのメカニズム
①大腿四頭筋の低下:膝を安定させる最大の筋肉が弱化すると、軟骨へのストレスが高まります。
②関節アライメント不良:O脚のように膝の向きが崩れると、関節内の一部に集中的に負荷がかかります。
③慢性炎症による滑膜肥厚:軟骨破壊の断片が滑膜を刺激し、腫れ・こわばり・熱感が慢性化します。
ステージ別:症状と自分でできること
膝OAはKellgren-Lawrence分類(グレード0〜4)でステージ分けされます。グレードが高くても機能は保てます。
| グレード | 特徴 | セルフケアの方向性 |
|---|---|---|
| Grade 0-1 | 変形ほぼなし。動き始めや長時間歩行後に痛みが出る | 筋力強化・ウォーキング・体重管理で進行予防 |
| Grade 2 | 軽度の骨棘。階段・正座で痛みあり。朝のこわばり | 自己ケア継続。痛みが強い動作は避けながら機能維持 |
| Grade 3 | 中等度の骨棘・軟骨摩耗。日常歩行でも痛みが出始める | 理学療法士の指導のもと、痛みを出さない範囲での筋力訓練 |
| Grade 4 | 関節裂隙消失。安静時にも痛みがある場合あり | 整形外科・理学療法士に相談。手術の検討が必要な場合も |
重要:Grade 3〜4でも適切なリハビリで「日常生活に支障なし」まで改善する方は多くいます。手術前に理学療法を試みることは日本整形外科学会ガイドラインでも推奨されています。
理学療法士の実症例
症例①:78歳女性・スキーを続けたい
初診時:右膝NRS 8/10。X線でGrade 3相当。目標は「冬もスキーを続けたい」。評価の結果、最大の問題は大腿四頭筋の著明な筋力低下と膝関節屈曲可動域制限(90°以下)でした。
治療:水中ウォーキング+自重スクワットで筋力強化、関節モビライゼーションで可動域改善、インソールで荷重調整。3か月後にNRS 2/10。スキーシーズンには斜面を滑れるまで回復されました。
症例②:43歳女性・エアロビクスで発症した膝蓋大腿関節障害
宅急便の仕分け作業をしながらエアロビクスを開始。膝前面にビリビリとした痛みが出現し整形外科で「変形性膝関節症」と診断。しかし理学療法士による評価では主な問題は膝蓋骨の位置ずれ(高位偏位)と内側広筋(VMO)の弱化でした。
治療:膝蓋骨モビライゼーション+VMO再教育+段階的エアロビクス復帰プログラム。しゃがみ込みの痛みが軽減し仕事・運動への復帰を達成。
手術なしで改善するリハビリ戦略5ステップ
「膝だけを治す」のではなく、体全体のバランスを整えて膝への負担を根本から減らすアプローチです。
Step 1:炎症を鎮める(1〜2週間)
急性の炎症(腫れ・熱感)がある時期はアイシング・安静・サポーターで炎症を鎮めることが優先です。必要に応じて整形外科での投薬・注射も活用します。
Step 2:関節の動きを回復させる(2〜4週間)
膝・膝蓋骨・股関節・足関節のモビライゼーションで関節の動きを正常化します。隣接する股関節・足関節の硬さが膝痛の原因になるケースも多く、膝だけでなく全体を評価します。
Step 3:弱化した筋肉を段階的に強化する(1〜3か月)
- 大腿四頭筋セッティング:仰向けで膝の裏にタオルを入れ、タオルを床に押しつけるよう力を入れる。5〜10秒×10〜20回
- ヒップリフト:大臀筋強化で膝への負担軽減
- サイドレッグレイズ:中殿筋強化でO脚傾向・膝内側ストレスを減らす
- ミニスクワット(20〜30°):痛みが出ない範囲で
Step 4:動作パターンを修正する
日常・仕事・スポーツの「使い方」を修正します。階段の降り方(膝がつま先より前に出ない)、しゃがむ時の膝の向き、重い物の持ち方など。
Step 5:再発予防のセルフケアを習慣化する
週2〜3回の筋力トレーニング継続、適正体重の維持(体重1kgの減少で膝への負荷が3〜4kg減少)、ウォーキングや水中歩行の活用。
今日からできる3つのセルフケア
① 大腿四頭筋セッティング(等尺性収縮)
足を伸ばして座り、膝の裏に丸めたタオルを入れ、タオルを床に押しつけるように5〜10秒キープ×10〜20回、1日2〜3セット。膝に負担をかけずに大腿四頭筋を鍛えられる最初の運動として国際ガイドラインで推奨されています。
② 股関節・足首のストレッチ
仰向けで片膝を胸に引き寄せ30秒キープ(股関節)、壁に手をついてふくらはぎを伸ばす30秒(足首)。隣接関節の硬さを解消し、膝への過剰負担を軽減します。
③ 水中ウォーキング・体重管理
水中では浮力で体重が約1/10になり、痛みが強い時期でも筋力強化ができます。また体重5〜10%の減少で膝痛が有意に改善するエビデンスがあります(Christensen et al., 2007)。
やってはいけないこと
- 痛いのを我慢して運動し続ける:炎症期に無理をすると慢性化します
- 安静にしすぎて動かない:筋力低下→膝が不安定→痛みが増す悪循環を生みます
- 急に激しい運動を始める:エアロビクスやスクワットは段階的に開始してください
- 片方の膝に体重をかける習慣:足を組む・片足重心が軟骨の摩耗を加速させます
- 腰痛・股関節痛を放置する:隣接関節の問題が膝に波及します
いつ専門家に相談すべきか
- 安静にしていても膝が痛い、または夜間痛がある
- 膝が著しく腫れている、熱を持っている
- 膝が「カクッ」と折れるような感覚がある
- 2〜3週間のセルフケアで改善がみられない
- 両膝が同時に急速に悪化している
よくある質問(Q&A)
Q. 変形性膝関節症は自分で治せますか?
A. 変形した骨・軟骨が元に戻ることは現在の医学では困難ですが、痛みを軽減し日常生活を快適に送れるレベルへの改善は多くの方で可能です。筋力強化・体重管理・関節の動きの改善が柱です。
Q. 40代の膝痛は治りますか?
A. 多くの場合、適切なリハビリと生活改善で症状を大幅に改善できます。「変形が出ているから無理」ではありません。評価で本当の原因を見つけて的確に対処することで、仕事・スポーツへの復帰が可能です。
Q. 膝が痛いのに運動していいですか?
A. 急性の炎症(腫れ・熱感)がある時期は運動を控えてください。慢性期・安定期は「痛みが出ない範囲の運動」を続けることが改善への近道です。動かさないことで筋力が低下し、さらに痛みが増す悪循環に陥らないことが大切です。
Q. 手術(人工膝関節)はいつ考えるべきですか?
A. 保存療法(リハビリ・薬物療法・注射)を6か月以上試みても改善しない重症例(Grade 3〜4)が基本的な適応です。まず理学療法士とともに保存療法を徹底することをお勧めします。
Q. ヒアルロン酸注射は効きますか?
A. 短期的な痛みの軽減には有効ですが、根本原因(筋力低下・動きのクセ)は改善しません。注射と並行してリハビリを行うと効果が持続しやすくなります。
まとめ
- 40代の膝痛は筋力低下・軟骨変化・ホルモン・蓄積外傷の複合が原因。「年齢のせい」ではありません
- レントゲンの変形=痛みの直接原因ではない。筋力・動き・炎症が主因
- Grade 3〜4でも改善は可能。78歳でスキー復帰した症例がその証明
- 手術前に5ステップのリハビリ戦略を試みることが重要
- 「痛いのを我慢して動く」も「動かずに安静にしすぎる」もNG
「もう膝は諦めた」と思っていた方にこそ、一度ご相談ください。フィジオサロンキムラでは、理学療法士が一人ひとりの生活・目標に合わせたオーダーメイドのリハビリプランをご提案しています。
愛知県・理学療法士 木村晋一朗が直接担当します。初回相談(オンライン可)は無料です。
参考文献
- 日本整形外科学会「変形性膝関節症診療ガイドライン 2023年版」
- Fransen M, et al. Exercise for osteoarthritis of the knee. Cochrane Database Syst Rev. 2015
- Christensen R, et al. Effect of weight reduction in obese patients with knee OA. Ann Rheum Dis. 2007
- Kellgren JH, Lawrence JS. Radiological assessment of osteo-arthrosis. Ann Rheum Dis. 1957
【初めての方限定キャンペーン】
初回限定:原因分析+施術+動画&改善レポート
お試し整体 60分コース(8,000円)のところ、初回限定5,980円
\ まずは、お試し価格で、ご体験下さい/
